Vorhofflimmern: Ursachen, Symptome und Behandlung
Vorhofflimmern ist eine Form der Herzrhythmusstörung, bei der sich die Herzvorhöfe schnell und unkontrolliert bewegen – sie flimmern. Das führt zu einem unregelmäßigen Herzschlag, der nicht akut lebensbedrohlich ist, aber auf die Dauer das Schlaganfallrisiko erhöht. Lesen Sie hier alles über Ursachen, Symptome, Diagnose- und Therapiemöglichkeiten.
Was ist Vorhofflimmern?
Bei einem gesunden Menschen schlagen die Herzvorhöfe im gleichen Rhythmus wie die Herzkammern. Bei Vorhofflimmern geraten die Vorhöfe aus dem Takt und beginnen, sich unkontrolliert zu bewegen, was meist zu einem unregelmäßigen und beschleunigten Herzschlag führt. Abhängig von Häufigkeit und Dauer unterscheiden Fachleute zwischen drei Formen des Vorhofflimmerns:
- Paroxysmales Vorhofflimmern tritt anfallsartig auf, dauert nicht länger als sieben Tage und hört spontan wieder auf.
- Persistierendes Vorhofflimmern dauert länger als sieben Tage, kann aber durch eine Behandlung in einen normalen Rhythmus zurückgeführt werden.
- Permanentes Vorhofflimmern bleibt dauerhaft, ein normaler Herzrhythmus ist nicht mehr herzustellen.
Vorhofflimmern ist die am häufigsten auftretende Form der Herzrhythmusstörung, circa ein Prozent der Deutschen sind davon betroffen. Das Risiko für Vorhofflimmern steigt mit zunehmendem Lebensalter, Männer sind häufiger betroffen als Frauen.
Ursachen und Risikofaktoren
Im gesunden Herzen sorgen elektrische Impulse dafür, dass Herzvorhöfe und Herzkammern sich abwechselnd zusammenziehen und Blut pumpen. Diese elektrischen Impulse entstehen im sogenannte Sinusknoten (in der Wand des rechten Vorhofs) und breiten sich von dort über die Muskeln der Herzvorhöfe zu den Herzkammern aus. Mit zunehmendem Alter oder durch bestimmte Vorerkrankungen kann dieser Prozess gestört werden: Die elektrischen Impulse breiten sich unregelmäßig in den Vorhöfen aus, wodurch diese unkontrolliert zu zittern (flimmern) beginnen. Da nur einige dieser Flimmerwellen an die Herzkammern weitergeleitet werden, beginnen auch diese unregelmäßig zu schlagen.
Die Ursachen für Vorhofflimmern lassen sich nicht immer eindeutig klären. Es tritt jedoch gehäuft bei Menschen auf, die bereits andere Herzprobleme haben oder unter Bluthochdruck leiden. Eine Schilddrüsenüberfunktion, Schlafapnoe, Diabetes mellitus, Übergewicht und übermäßiger Alkoholgenuss sind weitere Faktoren, die das Risiko für das Auftreten von Vorhofflimmern erhöhen.
Symptome: Wie macht sich Vorhofflimmern bemerkbar?
Bei circa der Hälfte der Betroffenen mit Vorhofflimmern treten keinerlei Beschwerden auf – in diesem Fall spricht man vom sogenannten "asymptomatischen Vorhofflimmern". Alle anderen nehmen oft ein unangenehmes Herzrasen oder "Herzstolpern" wahr. Auch Atemnot, Schwächegefühl, Schwindel und ein Enge- oder Druckgefühl in der Brust sind typische Symptome des Vorhofflimmerns. Ob das Herz tatsächlich zu schnell schlägt, können Betroffene jederzeit selber mit einer einfachen Pulsmessung feststellen.
Diagnose: So wird Vorhofflimmern festgestellt
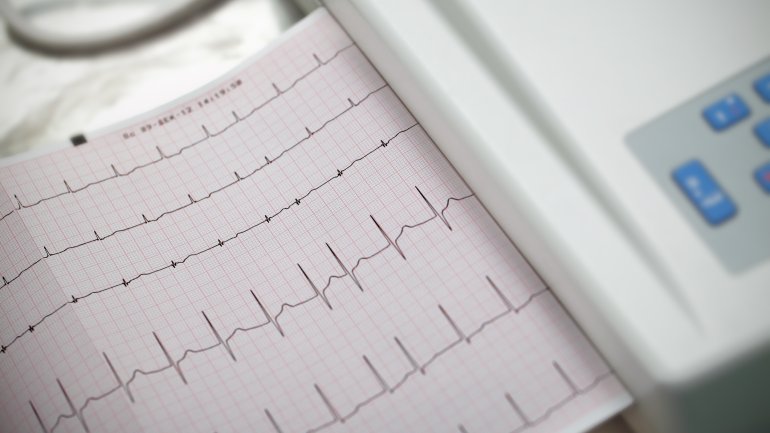
Besteht der Verdacht auf Vorhofflimmern, wird die*der Ärztin*Arzt zunächst den Puls fühlen. Eine sichere Diagnosestellung ist jedoch nur mithilfe eines Elektrokardiogramms (EKG) möglich: Hier zeigt sich das Vorhofflimmern durch typische Abweichungen vom normalen Herzrhythmus. Da das paroxysmale Vorhofflimmern zur Zeit der Messung möglicherweise nicht auftritt, kann hier der Einsatz eines Langzeit-EKGs sinnvoll sein.
Bestätigt sich der Verdacht auf Vorhofflimmern im EKG, wird im Anschluss gegebenenfalls ein Herzultraschall (Echokardiografie) vorgenommen, um den Zustand von Herzkammern und Herzklappen zu kontrollieren und nach Blutgerinnseln im Herzen zu suchen.
Therapie: So wird Vorhofflimmern behandelt
Bei der Behandlung des Vorhofflimmerns werden zwei Ziele verfolgt: die Linderung der Beschwerden durch den beschleunigten Herzschlag und die Vorbeugung eines Schlaganfalls.
Die unregelmäßigen Pumpbewegungen der Vorhöfe führen zu einem verminderten Blutfluss – dadurch kann das Blut leichter gerinnen und sich als ein Pfropf (Embolus) bis in die Gehirngefäße bewegen. Ein Schlaganfall ist die Folge. Um diesen zu verhindern, werden Menschen mit Vorhofflimmern meist mit gerinnungshemmenden Medikamenten behandelt. Ist eine solche Behandlung nicht möglich, wird in manchen Fällen ein sogenannter Vorhofohrverschluss vorgenommen: Dabei dichtet ein per Katheter eingeführtes Schirmchen die Stelle im linken Vorhof ab, an der oft Blutgerinnsel entstehen.
Zur Behandlung der Beschwerden bei Vorhofflimmern stehen zwei Ansätze zur Verfügung: die Frequenzkontrolle und die Rhythmuskontrolle. Bei der Frequenzkontrolle wird der erhöhte Puls mithilfe von Medikamenten gesenkt – hier kommen meist Betablocker zum Einsatz. Wenn das keine ausreichende Linderung verschafft, kommt eine Herzrhythmus stabilisierende Behandlung (Rhythmuskontrolle) infrage. Ihr Ziel ist es, den normalen Herzrhythmus wiederherzustellen. Im ersten Schritt werden hier meist Medikamente (sogenannte Antiarrhythmika) eingesetzt. Schlagen diese nicht an, wird der normale Herzrhythmus durch gezielte elektrische Impulse wieder hergestellt (Kardioversion). Dazu werden unter Narkose Elektroden auf den Oberkörper geklebt, die mit einem Stromstoß die elektrische Herzaktivität wieder ins Gleichgewicht bringen. Diese Behandlung ist in 90 Prozent der Fälle erfolgreich, das Vorhofflimmern kehrt jedoch häufig zurück. Deshalb wird nach einer Kardioversion die Einnahme von Medikamenten empfohlen, um einen Rückfall zu verhindern.
Auch mit einer Katheterablation lässt das Risiko eines Rückfalls sich dauerhaft senken. Bei diesem Eingriff wird eine dünne Sonde über die Leistenvene in den linken Herzvorhof geschoben. Über die Sondenspitze werden diejenigen Herzzellen verödet, die das Vorhofflimmern auslösen.
Verlauf und Prognose
Beim paroxysmalen Vorhofflimmern normalisiert der Herzrhythmus sich meist innerhalb von 48 Stunden bis sieben Tagen von alleine. Unbehandelt kann es sich jedoch im Laufe der Zeit zu einem permanenten Vorhofflimmern entwickeln. Grundsätzlich gilt: Je länger die Rhythmusstörung bereits besteht, desto schlechter reagiert sie auf eine Behandlung. Doch auch nach einer erfolgreichen Therapie sind Rückfälle immer wieder möglich.
Da alle Arten von Vorhofflimmern das Schlaganfall-Risiko erhöhen, ist die Behandlung mit gerinnungshemmenden Medikamenten von großer Bedeutung für den Verlauf. Langfristig kann unbehandeltes Vorhofflimmern auch zu einer dauerhaften Herzschwäche (Herzinsuffizienz) führen, weil die verminderte Pumpfähigkeit der Vorhöfe zu einer Überlastung des restlichen Herzens führt.
Vorbeugung und Früherkennung
Das Auftreten von Vorhofflimmern lässt sich nicht direkt verhindern, mit einer gesunden Lebensweise können jedoch Risikofaktoren beeinflusst werden. Neben einer ausgewogenen Ernährung und regelmäßiger Bewegung gehört dazu der Verzicht auf Alkohol und Nikotin.
Da Vorhofflimmern vor allem am Anfang nur phasenweise auftritt, ist eine Früherkennung schwierig – das regelmäßige Puls messen kann bei Menschen mit Herzerkrankungen oder Personen über 65 jedoch zur frühzeitigen Entdeckung eines unregelmäßigen Herzschlags beitragen.